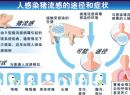
�����������Ը�к
���������������Ը�к��飺
���������������Ը�к��epidemic diarrhea of newborn����ָ�ڲ���Ӥ���һ�ҽԺ�����������б������еĸ�к���������������߹��ܲ����Ƽ��������أ�������Ⱦ����ԭ��ϸ����������������������Ϊ��������Ҫͨ����ĸ����������Ⱦ����Ʒ��ˮ����ͷ��ʳ�ߡ����˴����ߵȴ�����
�����������
�������ң�С����
����֢״������ĭ�����ȳ�ζϡ�㡢��кΪˮ�����Һ�����ŧѪ����ˮ�ȡ�����ĭ�����ȳ�ζϡ�㡢��кΪˮ�����Һ�����ŧѪ����ˮ�ȡ���ʹ����Ѫ�����ء���к��ʳ���쳣��������ˮк��Ӥ����ɫ����ɫ��ճҺ��
���������Ŀ����㳣�桢���������顢�ĵ�ͼ����㳣�桢���������顢�ĵ�ͼ��Ѫ���桢�桢�ز�ƽƬ��Ѫ���(K+,K)�������Ѫ����(OBT)�����ŧҺ������ϸ��
������ؼ�����С��Ǩ�������Ը�к����й���������ۺ�����С��������β�ס�С����״�����Գ���
�������������������Ը�кԭ��
����һ������ԭ��
����1.ϸ��
�����Դ�ϣ�˾���Ϊ�������²��Դ�ϣ��ϣ�˾���EPEC���������Դ�ϣ�˾���ETEC���ͳ�Ѫ�Դ�ϣ�˾���EHEC�����������������������Ը�к������EPEC�dz����IJ���������ǿ����ʱ��������������Ӥ����к�����У���������Ժ�⣬������������Ӥ�������С����п�ʼ�ĵ�1������������ĸ����ǰ��ĸ�к�������ڴ�ϣ�˾����������ڷ�������еõ���Ⱦ��Ҳ�����ڷ�����ĸ�״��õ���Ⱦ��������1��6�췢�����ȴ���Ӥ�����и���������������Χ�������Ϊ���С�
������һ�ִ�����ʽ�����������Ը�к���������й�ֱ�ӻ��ӽӴ�����ӹ�����Ա���ֻ������Ӹ�Ⱦ��������������DZ���ڣ���Ϊ����Ӥ����Ժ���ؼҺ÷�����к����������һҽԺ�����������ң�����ò��ҵĸ�к���С�
�������˺�ɳ�ž�Ҳ�������Ը�к����Ҫ��ԭ�����˺����ֲ��㷺�����˺�ijЩ���ﶼ��������������������ָߣ����ϸ����Դ�࣬�����ʸߡ���к�����г������и�������Ա�Ĵ������ߡ��б���������Ա�ı�ǻҲ�ɴ��������ֵ�ý�鴫������������������˺������ʸߵĵط�Ҫ�ر�ע����������к�����С���������Ⱦɳ�ž�������ʱȶ�ͯ�����Ҫ�ߣ�������������߸�к���ƺ�Ҫ����������������������3�����Ժɳ�Ժ��
��������һЩϸ������ճ���������Ү��ɭ����������������ͭ�̼ٵ����������ɫ���������־�ؾ��������˾������ξ���Ҳ��������������к��
����2.����
������״���������������������Ը�к�������ԭ֮һ����Ҫ�����;���������������˿���Ϊ�����ߣ��Ѹ�Ⱦ��������Ҳ����Ҫ��Ⱦԭ����״�����ڻ����н��ȶ���������Ȼ����ͨ��������Ա������Ҳ�б�����״�����ɾ�����������̥�̴�������������ҵ���״���������ɼ���Ϊ�Ǹ�к�IJ�ԭ�������������Ҳ���ҵ��ò���������������ֻ����������״�����ĺ�������������ͬ��������Ϊ�����еIJ������没�������ɲ����������ٲ�����Ҳ�����������������Ը�к��
����3.���
������ʱ��ʹ�ÿ����ؿɼ̷������Ⱦ����ɫ������϶����
����4.������
�����γ桢���α�ë�桢�������ӳ��Ҳ�����������������Ը�к��
����������������
�������ղ�ԭ���Ƿ����ڷ�����֢�Է�Ӧ�����������Ʒ�Ϊ����֢�ͣ���ǻ�ͣ�����֢�ͣ��Ĥ�ͣ������ࡣ
����1.����֢��
����Ҳ�Ƴ�ǻ�ͣ��ַ���λ��Ҫ��С������ˮ��кΪ��Ҫ���֣�����Ϊ�����ػ�����������١������Բ�ԭΪ�����Դ�ϣ�˾�����״������������������
���������Դ�ϣ�˾��ܲ������ֳ����ء���3����꣬һ��Ϊ�������ȳ����أ�LT����һ��Ϊ�����ȳ����أ�ST������һ��Ϊͬʱ�������ȳ����غ����ȳ����ص�LT/ST�ꡣLTΪһ�ֵ����ʣ���ͨ���������Ƥϸ��Ĥ�ϵ������ỷ��ø��ʹϸ���ڵ����������գ�ATP��ת��ɻ��������գ�cAMP������ʹ����ˮ����ʴӳ�����Ƥϸ��Ĥ��ëˢ���ų�С��������ˮк��ST��һ�ֶ��ģ������û�����LT��ͬ��������ϸ��Ĥ�ϵ������ỷ��ø��ʹϸ���ڵ����������գ�cGMP��ˮƽ���������������Ӷ�������к������˫��ø���ڼ��٣������̷���˫�����ղ�����ʹ��кǨ�ӡ�
������״�������ķ�������Ŀǰ��Ϊ��λ��С����ë����������ø�Ǹò����İ�ø�������ַ���ëԶ��ˢ״Ե�ij���Ƥϸ��������ϸ���ڷ�ֳ������Ƥϸ����ë�������ѡ��ںϡ���ʧ�ȣ��¾ֲ������Ĥ�����ĸ���ø����������ø�����½����������չ����ϰ����¸�к��
����2.��֢��
����Ҳ���Ĥ�ͣ��ַ���λ��Ҫ�ڽ᳦����Ϯ���Ĥ��Ƥϸ��������ϸ���ڷ�ֳ��������֢������������Ϊ��������к�������Բ�ԭ����־�ؾ������˺�ɳ�ž��� ETEC��־�ؾ����������س��³��������������п��³��ڹ��в㷢��������֢��Ӧ��С�����γ��Լ�ŧ��Ѫ����������˺�ɳ�ž�������Ϯ���⣬���ɲ��������������أ�����س��ס��᳦���Լ�ˮ���������ת���쳣��ETEC�ķ���������־�ؾ����ƣ���Ĥ���溬�������������صĶ������ӿ�ԭCFA���CFA ���дٽ�ϸ����𤸽������
����ETECҲ����𤸽��С���Ĥ�ϵ����������ɲ���—������־�ؾ��أ����ֶ��ر�����ϸ�����ԡ����Ժͳ������ԡ��������Կ�ʹ��ǻҺ��������ӡ�ETEC��ȾҲ��ʹС��˫�Ƿֽ�ø���ڼ��٣������̷���˫�����ղ�����ʹ��кǨ�Ӳ�����
����ETEC�ǽ��귢�ֵ�һ����к�Դ�ϣ�˾����ɲ���һ��־�ؾ�����ϸ�����أ������Ѫ�Խ᳦�ף���Ϊ����Ѫ�Դ�ϣ�˾��Գ��ס�
���������������Ը�к��ʲô֢״��
����1.������֢״
������кÿ�����λ�10��Σ������״�벡ԭ�йأ��ɳ�ϡˮ���㡢�Һ�㡢Ѫ���㣬��������ʳ�������͡�Ż�¡�
������ͬ��ԭ���µ������������Ը�к����һ���ص�
������1����ϣ�˾����ף��²��Դ�ϣ�˾����״��Ϊˮ�����������������ȳ�ζ�������Դ�ϣ�˾����״��Ϊϡˮ������Ϯ�Դ�ϣ�˾����״����ҺŧѪ�������ȳ�ζ����������ࡣ
������2�����˺�ɳ�ž����ף������״��䣬�ɳ�ˮ����𤶳��������ɫ��Ұ�ɫ�������Ե��ȳ�ζ��
������3����״�������ף����������ȣ����ϡˮ�������࣬�ȳ�ζ�ɲ����ԡ�
������4�����ɫ����������ף�����Ϊ����ɫ������ɫ��ˮ�������ȳ�ζ��
������5������Գ��ף����ʻ���ɫϡˮ��������������ĭ�ࡣ
����2.ȫ��֢״
�������з��ȡ�����ή�ҡ��������������߳�����˯����ɫ�ס����ܷ�礡�
����3.ˮ�������ƽ������
������������к���ڶ�ʱ���ڷ�����ˮ�����ж�������Ѫ֢���ͼ�Ѫ֢�Ȳ���֢����������ɫ���ҡ�Ƥ�����ơ���֫���������٣������ݿˡ�
����4.����
������Щ����ͬʱ����������λ��Ⱦ������ס��ж��ס���·��Ⱦ����ڴ�����Ѫ֢�ȡ�
���������������Ը�к��ϣ�
����1.��ʷ���������
����Ҫ��ϸѯ�ʲ�ʷ���˽����в�ѧ�������������ϡ�
����2.�ٴ�����
����Ҫ��ϸ�۲�����״��ͬʱҪ���й۲첡�鷢չ����������ˮ�̶Ƚ��ѹ��ƣ�������������Ƥ��֬���٣���Ƥ�����Թ�����ˮ����ȷ����ø������������ؼ�¼������������
����3.��ԭѧ���
����Ҫ��ʱ��ȡ�걾��ϸ���������绳����״������Ⱦ��Ҫͬʱ�鲡����ԭ���绳�������Ⱦ����㾵��ɼ�������Ӻ;�˿��
����4.Ѫ�������͵���ʼ��
������������к�������ж��͵�������ң�Ӧ��ʱ��Ѫ�������͵���ʼ�飬������ʱ���ơ�
��������
������Ⱦ��Ǹ�Ⱦ�Ը�к�����ٴ�����Ⱦ֢״�����𣬳��ڸ�Ⱦ�Ը�к�ͳ����Ⱦ�Ը�к��ǰ�߸�к֢״�أ�����ֻ��֢״�Ը�к����ԭ����Ⱦ�Լ����ı��֣�Ҳ���������������Ը�к���������в�ʷ��ʵ���Ҽ���ȷ�
����1.���ڸ�Ⱦ�Ը�к
������1�����в�ѧʷ�����ݲ�ʷ�ص���м��������Ӥ�����и�к���У���ʾ�д˰�ϣ�������˺�ɳ�ž������θ˾����Գ���֮���ܡ�ĸ���з��ȡ�������ˮ�����̳�����Ϣʷ�ȣ�Ҫ�����и�Ⱦ�Ը�к�Ŀ��ܡ�
������2���ٴ����֣�����֢״�����ص���м����������к���ڼ����������쳣�����Ȼ����¹��ͣ���ɫ���ѡ�Ż�¡���㺬�Һ��ŧѪ�������к졢�ף�ŧ��Ѫ����ʾΪ��Ⱦ�Ը�к����һ����ͿƬȾɫ��顢���������룬�ɼ��������ʣ���ԭ����
����2.�����Ⱦ
�����и�Ⱦ�ж�֢״����ԭ����Ⱦ�Լ������֣��㾵����������ϸ����
����3.�Ǹ�Ⱦ�Ը�к
�����������������ղ�����֬���������յȣ���Ⱦ���֡�
���������������Ը�к����Щ����֢��
����������ˮ�����ж����ݿ˺���Χѭ��˥�ߡ���������Ⱦ�Ը�к����������Ⱦ���棬��Ǩ�Ӳ�������Ӫ���ϰ����������ָ�Ⱦ�������IJ���֢����Ƥ�ס���ڴ����������Ⱦ���ж��ס����ס���Ѫ֢��������С���᳦�ס�Ӫ�����������ղ������ͼ�Ѫ֢���Ƶ�þѪ֢������ά����ȱ��������ά����K����ƶѪ�ȡ�
���������������Ը�к���ƣ�
������ҽ����
����1.���Ƹ�Ⱦ
�������ݲ�ԭ��ҩ�������ѡ�ÿ����أ��Ը������Ը˾�����ѡ��ͷ�ߵ����������ػ�Ī����/����ά��أ�����͡���������Ը�к����ʹ�ÿ����ء�����Գ���Ӧͣ�ÿ����أ�����ù���ؿڷ���
����2.����ˮ���������
��������������кҪ��ʱ�۲��Ƿ�����ˮ�����ж��͵�������ң�Ҫ��ʱ���Ծ�����
����3.��Һ��
�����������������ϴ�ͬ�������أ���ͬ���䣬��Ҫ������ͬ��Ҫ���廯�����ᡢ�ж���ˮ��Һ�����˹��ࡣ���ض���ˮ����ѭ��˥���ߣ��ȸ�2��1����Һ20ml/kg��������ע��
����4.��Һ����
����������ˮ��1/2�ţ�������ˮ��2/3�ţ�������ˮ��1/3�š�
����5.��Һ�ٶ���Һ������һ��
������8��10ml/��kg·h���ٶȾ�����ע��Լ��8h����һ����5��6ml/��kg·h���ٶȾ�����ע���������Һ�ٶ�Ӧ<7ml/��kg·h����
����6.�������ж�
������̼�����ƣ�����Ѫ������BEֵ���㣬5%̼�����ƣ�ml��=-Be×���أ�kg��×0.5�����ü�������һ�룬��5%�����ǵ���ϡ�;�����ע���������ж���Ŀ����ʹpH������7.25��
����7.�������������
������������к��������Ѫ֢�͵ͼ�Ѫ֢�����ز��˲�֮��������Ѫ��<3.5mmol/L���ɸ��Ȼ���1.5��3mmol/��kg·d������10%�Ȼ���1��2ml/��kg·d����ϡ�ͳ�0.15%��0.2%������������ע��
����8.��������
��������˫����������ʯ��˼�ܴ��ÿ��0.5g��2��3��/d����кʱ��ϳ���������̬���ڼ�����˫��˾������鳦�֣��ڷ���
���������������Ը�кԤ����
���������������Ը�к��Ԥ����Ҫ��������������ƻ��ߣ����жϸ�ȾԴ��һ��������������к��Ӧ�������뻼�����丸ĸ�����������ƻ��ߡ��緢���������ѱ��⣬������ֱ�ӻ��ӽӴ�����Ӥ��������һ��������ÿ����������������ܹ۲츹к�ķ������Դ�������������������и��롣
������������Ϊ��������������ߣ���������к�����迹����Ԥ�����Ƴ�5�졣��Ҳ�з���ҩ��Ԥ������Ϊҩ��Ԥ��������ʸ��ߣ�֢״�����Ƴٳ��֣���ʱ������ʹ֢״�����������ӳ�����ʱ�䡣
������к���е�Ӥ���Ҷ�Ӧ���ߣ�������Ӥ�����²��ˣ����ѿ�����Ӥ��������һ�𣬴����������3�κ��Ժ��δ������к��������Ҳ��������һ�䣬����DZ���ڣ�1��6�죩������������3�κɳ�Ժ���κβ�����Ժ��ԭ��λ�ϵ���Ʒ�类�졢��������ͷ��������Ӧ������
����Ӥ���ҺͲ����������ڼ�Ӧÿ���������ذ�ʪ�ϣ��Ҿ�ʪ�������ûҳ������ʱ���������ذ塢ǽ�ںͼҾ�����������
����������ԱӦ�ر�ע���ֵ�ˢϴ��ÿ�Ӵ�һ������Ӧ��ϴ�֣����ɽӴ���һӤ������ʱ�������ӡ���ǻ���Ӻʹ�������������������벡�һ�Ӥ���ҡ�ι��ǰ�����������Ȼ��װ��ͷ�����з����Ⱦ���ʹ����輯����һ��������ſ��ͳ����ҡ�
| ��������� | �� ��������к��ԭ��֢״ | �� ��������к��ԭ��֢״ |
| �� ��������к��֢״������ | �� ��������к��֢״������ |